
A CLÍNICA SYNESIS foi criada por um grupo de médicos pensando num atendimento multidisciplinar, onde o paciente pudesse num mesmo local encontrar um grupo de especialistas voltado para atenção ao paciente.
E agora criamos um novo espaço na Clínica direcionado para Reprodução Assistida, onde o casal que anseia ter filhos encontra uma Equipe de Médicos, de diversas especialidades para lhe acolher e avaliar cada caso. Todos profissionais experientes, com excelentes curriculuns(você poderá confirmar na página do site onde expõe o Corpo Clínico da Clínica).

Mais de 30 anos de experiência e tradição.
Levando ao casal um atendimento multidisciplinar,visando sempre um atendimento com qualidade, com procedimentos atualizados, equipamentos modernos, com custos acessíveis no tratamento da infertilidade!
Oferecendo tratamentos na área de infertilidade humana - sejam eles de alta ou baixa complexidade - que são indicados de acordo com o diagnóstico realizado pela equipe médica, entre os principais estão:
- Investigação das Causas da Infertilidade,
- Relação Sexual Programada,
- Inseminação Intra-Uterina,
- Fertilização in vitro (FIV),
- Doação de Gametas (óvulos e espermatozóides),
- Preservação da Fertilidade e Avaliação Genética do Embrião

Quando um casal deve procurar ajuda profissional na área da reprodução?
Após um ano tentando engravidar e não ter conseguido! Não podemos esquecer que a chance de um casal engravidar naturalmente é em média 20 % ao mês.
A infertilidade é a ausência de gravidez após 1 ano. Esse problema não é tão raro, atingindo 15%dos casais. A dificuldade aumenta com o passar da idade da mulher, sendo que á partir dos 35 anos as dificuldades começam a aumentar. Mulheres acima dos 35 anos é conveniente procurar ajuda médica após 6 meses tentando engravidar.
Inseminação Artificial
Esta forma de tratamento é indicada para mulheres que apresentam alterações na ovulação - como Síndrome dos ovários policísticos, por exemplo. São utilizados medicamentos indutores da ovulação e monitoriza-se a ovulação através de ultra-sonografia transvaginal.
O tratamento é considerado de baixa complexidade, ou seja, pode ser realizado no consultório.
A integridade das trompas, que é o trajeto do útero até os ovários, é um dos requisitos para realizar esta técnica. O sêmen preparado deve conter uma quantidade adequada de espermatozóides para que completem o trajeto até os óvulos.
Fertilização In Vitro (FIV)
É um tratamento de infertilidade no qual o óvulo é coletado e fertilizado pelo espermatozóide em laboratório e, o embrião, transferido para o útero da mãe. Hoje, a taxa de sucesso gira em torno de 40% por tentativa.
A fertilização in vitro em ciclo natural com protocolos de estimulação mínima reduz significativamente a exposição a medicamentos e hormônios nos tratamentos da infertilidade.
Isto diminui o estress emocional, físico e psicológico durante o tratamento de fertilização in vitro. Além disso, as complicações da estimulação ovariana como síndrome de hiperestímulo e gravidez gemelar estão minimizadas.
Neste tipo de tratamento o custo financeiro fica bem reduzido.

Injeção Intra-Citoplasmática (ICSI)
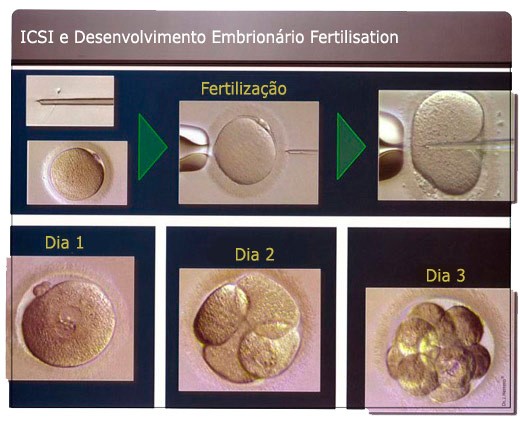
Trata-se de uma técnica de fertilização in vitro, que se diferencia da convencional, pelo fato de se colocar o espermatozóide diretamente no interior do óvulo.
Este processo é realizado através da utilização de um aparelho de precisão absoluta chamado Micro-manipulador de gametas (espermatozóide e óvulo). No dia seguinte os óvulos são checados para ver quais foram fecundados e com 02 a 05 dias os embriões serão transferidos para o interior do útero.
Esta técnica está indicada principalmente para tratar Infertilidade masculina grave, onde o número de espermatozóides móveis é muito pequeno. Também pode ser utilizado em outros tipos de infertilidade.
Conheça mais sobre o tratamento:
- Fertilização In Vitro- ICSI
Medicações utilizadas
Assim como para os procedimentos de baixa complexidade (coito programado, inseminação artificial), devemos estimular o crescimento dos folículos para a FIV, mas com algumas diferenças. A principal diferença, no que diz respeito ao estímulo, é que, para a FIV, nosso objetivo é fazer com que o ovário produza vários óvulos ao mesmo tempo, que serão fertilizados no laboratório.
Para isso, usamos doses maiores de medicações, estimulando o crescimento dos folículos ovarianos de uma forma mais intensa.
A seguir, uma explicação dos diferentes tipos de medicações utilizadas em ciclos de fertilização in vitro.
FSH-recombinante: é o FSH (hormônio que estimula o crescimento dos folículos) produzido por engenharia genética. Por não ser derivado de nenhum material biológico, é livre de qualquer tipo de contaminante e altamente eficaz.
Gonadotrofinas de mulher menopausada: são preparados a partir da urina de mulheres menopausadas (que contém altas concentrações de FSH e LH). Também estimulam os ovários de forma eficaz.
**As pesquisas não mostram diferença na taxa de nascidos vivos quando se usa FSH recombinante ou gonadotrofinas de mulher menopausadas!
Agonistas do GnRH: bloqueiam a hipófise quando utilizados de forma prolongada e contínua, impedindo que o organismo da mulher libere os hormônios que estimulam a ovulação.
Antagonistas do GnRH: assim como os agonistas, também bloqueiam a função da hipófise, mas o fazem de forma imediata.
Progesterona: é usada após a aspiração dos óvulos com o objetivo de preparar o endométrio para a transferência dos embriões. É mantida após a transferência.
Estrogênio (transdérmico ou gel ou comprimidos): é utilizado com o objetivo de evitar que ocorram flutuações bruscas dos níveis de estradiol após a aspiração dos óvulos. Utilização questionável.
- Aspiração dos Óvulos
- Transferência de Embriões
- O Resultado
A aspiração dos óvulos é um procedimento simples, mas que requer alguns cuidados. O primeiro, é que a paciente venha em jejum, pois será realizada uma sedação, ou seja, a paciente dormirá durante o procedimento. A sedação fica a cargo de um médico anestesista e consiste na aplicação de um soro que contém o anestésico. Enquanto a paciente dorme, é realizada a aspiração, guiada por ultrassonografia transvaginal.
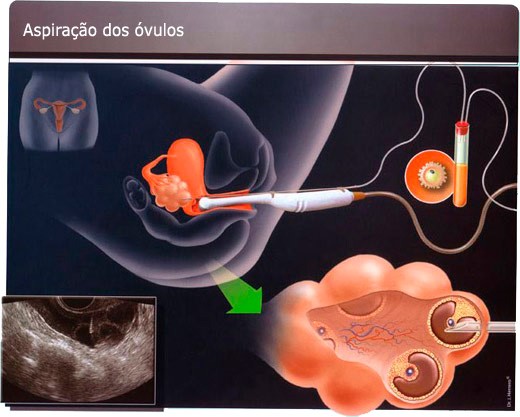
O próprio aparelho de ultrassom que é usado para os controles durante o estímulo é utilizado, mas agora com uma guia para a introdução de uma agulha longa que vai até o interior dos folículos nos ovários. Esta agulha fica conectada a um tubo de ensaio e a um sistema de pressão negativa, que faz com que todo o líquido de cada folículo vá para dentro do tubo. Os tubos são então imediatamente encaminhados ao laboratório de embriologia, onde a equipe checa e verifica a presença dos óvulos.
Enquanto é feita a aspiração, o marido faz a coleta de sêmen (por masturbação, da mesma forma que é realizada para um exame de espermograma).
Algumas horas mais tarde, será feita a injeção de um espermatozóide dentro de cada óvulo. No dia seguinte, será verificado o número de óvulos fertilizados.
Vale lembrar aqui que, quando não existem espermatozóides no sêmen ejaculado (como em casos de vasectomias, por exemplo), pode ser necessária a aspiração de espermatozóides diretamente dos testículos ou dos epidídimos (que é uma espécie de reservatório de espermatozóides ao lado dos testículos). Isto é realizado por meio de uma punção com uma agulha fina e, para estes casos, também costumamos recomendar que o homem venha em jejum, para que seja também submetido à sedação. No dia da aspiração dos óvulos, é importante que a mulher permaneça em repouso.
Pode haver grau variável de desconforto e inchaço na região pélvica, que melhora com o uso de medicação analgésica. Ao desconforto durante a micção também é possível. Sempre entramos em contato novamente com a paciente algumas horas após a aspiração para acompanharmos sua evolução.
No dia da aspiração, devem começar a ser usadas as medicações que vão preparar o endométrio para a transferência dos embriões. Utilizamos, basicamente, a progesterona (que pode ser por via oral ou vaginal) e os adesivos de estradiol.
De 2 a 5 dias após a aspiração dos óvulos é realizada a transferência dos embriões para a cavidade uterina. O procedimento é tecnicamente simples e é realizado com a paciente em posição ginecológica, com espéculo vaginal, sem necessidade de nenhum tipo de anestesia. É adequado apenas que ela esteja com a bexiga cheia, pois a passagem do cateter será guiada por ultra-sonografia pélvica, ou seja, aquela realizada por via abdominal.
À ultrassonografia, conseguimos identificar o colo do útero e o endométrio, onde serão depositados os embriões. Sob visão direta do ultra-som, um cateter bem fino e oco é introduzido pelo colo do útero, subindo até o início da cavidade uterina propriamente dita.
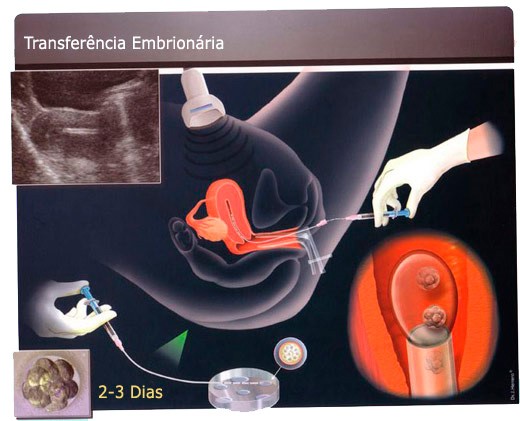
Quando este cateter guia está em posição, entramos em contato com o laboratório de embriologia, solicitando que seja trazido o cateter de transferência, que contém os embriões. Este segundo cateter é mais fino e é introduzido por dentro do primeiro, indo até a região do fundo da cavidade uterina. Conectado a uma pequena seringa, o conteúdo do cateter (meio de cultura, um pouco de ar e os embriões) é lentamente injetado.
Pela ultrassonografia, podemos então observar a entrada de pontos brancos, representando o local da injeção. A seguir, o cateter e vagarosamente retirado e novamente checado ao microscópio para a detecção do retorno eventual de um dos embriões (evento raro, mas que pode acontecer, exigindo então que o cateter seja novamente passado).
Terminado o procedimento de transferência, costumamos orientar que a paciente permaneça em repouso durante aproximadamente 15 minutos, podendo, a seguir, levantar e esvaziar a bexiga. Tal cuidado é apenas um excesso de zelo, pois já está provado que este repouso não influencia os resultados do tratamento em termos de gravidez. Da mesma forma, costuma-se recomendar repouso relativo nos 2 primeiros dias após a transferência, apenas para evitar atividades físicas em grande intensidade.
Após os 2 primeiros dias, a paciente deverá levar vida normal, inclusive com atividade sexual, se assim desejar. Onze dias após a transferência, será realizado o teste de gravidez: sempre a dosagem sangüínea quantitativa do da fração beta da gonadotrofina coriônica, mas conhecida como beta-HCG.
Teste positivo: a paciente está grávida e deve comemorar. No entanto, tal comemoração ainda deve ser comedida, pois sabemos que cerca de 15% de todas as mulheres que engravidam no mundo (seja de forma natural ou com alguma técnica de reprodução assistida) acabam abortando no primeiro trimestre, ou seja, até as primeiras 12 semanas de gravidez. O que fazer, então, quando se obtém um tão desejado resultado positivo? Manter as medicações e agendar uma ultra-sonografia obstétrica em cerca de 15 dias.
Este exame deverá mostrar quantos embriões se implantaram e se a gravidez está apresentando um desenvolvimento normal. Costumamos repetir avaliações ultra-sonográfica a cada 10 ou 15 dias, acompanhando a gestação até as 12 semanas, quando, então, o casal recebe alta para acompanhamento pré-natal exclusivo com seu obstetra.
Teste de valor intermediário: embora não exista a situação “meio grávida”, há casos em que o valor do beta-HCG, embora positivo (maior que 5 mUI/ml), está abaixo do valor de segurança para o 12o dia, que é 30 mUI/ml. Isto pode significar que, embora tenha ocorrido implantação embrionária, o desenvolvimento da gravidez pode não estar normal.
Nestes casos, podemos indicar uma ou mais repetições para acompanhar a curva de crescimento ou de descida do hormônio, até que seja possível realizar uma ultra-sonografia que esclareça o diagnóstico.
Teste negativo: por mais difícil que seja receber um teste de gravidez negativo após o tratamento, todo casal precisa estar preparado para ele. Infelizmente, não existe ainda tecnologia que garanta o sucesso de um tratamento de reprodução assistida, por mais fantásticas e avançadas que seja a tecnologia.
Com o teste negativo, a mulher deverá suspender todas as medicações e esperar menstruar, quando deverá ser novamente avaliada.
A Clínica Synesis trabalha com os melhores laboratórios especializados de Reprodução Humana do Brasil, garantindo a qualidade, num preço acessível!
Ligue e agende uma consulta! Tire suas dúvidas!
(11) 3721.1797